ブログBlog
~炎症性腸疾患とは~
消化器病センター長 田中 龍
皆様こんにちは。
新宿つるかめクリニック消化器病センター長の田中龍と申します。
門前院長よりバトンを受け取りまして、ブログにて少しお話をさせていただきます。
皆様のお役にたてる情報が少しでもあればと思います。
消化器内科という科は臓器でいうと消化管(食道・胃・十二指腸・小腸・大腸)や肝胆膵(肝臓・胆のう・膵臓)を拝見する科です。
今回は、私の一番の専門である炎症性腸疾患(IBD)についてお話しさせていただきたいとおもいます。今後、ピロリ菌や肝臓などについてもお話しできればと思っています。
~炎症性腸疾患(以下、IBD)とは~
今回はこのテーマに絞ってお話します。あとで出てきますが患者数の増加や著名人の告白により、最近比較的市民権を得てきた疾患ではありますが、まだまだ知らない方も多いかと思います。
日本消化器病学会のガイドラインでは、IBDとは【慢性あるいは寛解・再燃性の腸管の炎症性疾患を総称し、一般に潰瘍性大腸炎(UC)とクローン病(CD)の2疾患を指す。ともに原因不明で複雑な病態を有し、主として腸管を傷害し種々の臨床症状を呈する】とされています。
・・・わかりにくいですね(笑)
専門書の原稿ではありませんので、読みやすく一問一答形式で解説していきます。
UCとCDの違いは?
UCは大腸のみの炎症・CDは消化管全部に炎症が起こりうる
他にも違いはたくさんありますが一番の違いは炎症の範囲です。
症状は?
腹痛・下痢・血便・発熱・倦怠感・体重減少など
急性胃腸炎のような症状が慢性的に続きます。ただし、急性胃腸炎では血便はあまり出ません。血便が出たら要注意です。
何が起きているの?
腸が慢性的に炎症をおこしています
炎症が進んで潰瘍ができたり、狭窄(腸が狭くなる)を起こすこともあります。
原因は?
不明
現時点では、遺伝的要素+環境要素で発症するといわれています。
正直よくわかっておりません。
遺伝するってこと?
かもしれません。
完全な遺伝病ではありません。しかし、ある程度の家族内発生もありますので、遺伝的要素がある、という言い方になります。
どうなっちゃうの?
コントロールできれば今までと同様の生活ができます。
定期通院・継続治療はとても大事です。当然放置すればその限りではありません。
根治はするの?
残念ながら治りません。
寛解と呼ばれる落ち着いた状態をできるだけ長くキープすることが目標となります。
多くの場合、治療は一生続きます。
生命の危機につながる?
あまりありません。
よほど重症な症例や大腸がんを併発した症例以外は、健常人とほぼ変わらない生命予後です。
患者さんの数は何人くらい?
日本では、UCで16万人・CDで4万人。
右肩上がりに増えています。根治しないため、今後も増えるでしょう。

どんな人がなりやすいの?
若い方に多い病気です。
特にクローン病は30代までの発症がほとんどです。日本ではやや男性に多いです。
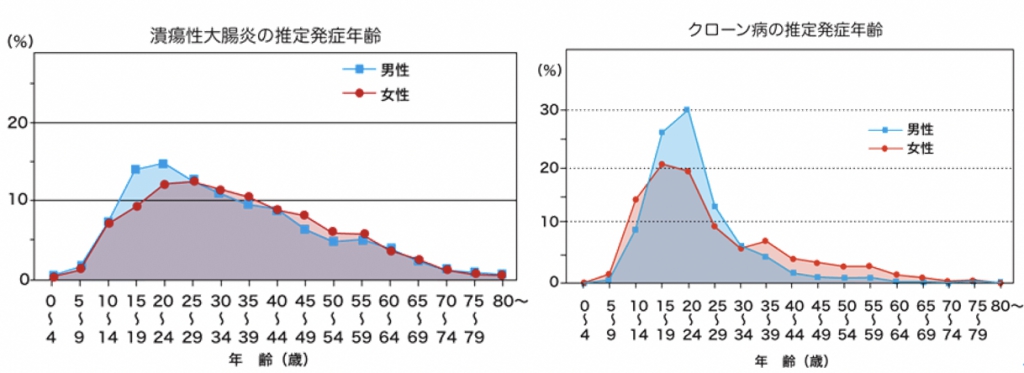
どうやって診断するの?
決め手になるのは内視鏡検査や病理検査です。
問診・採血・身体所見などで疑い、内視鏡検査や消化管造影検査などで診断をしていきます。
治療法
内科的には内服・注射がメイン。外科的に手術をすることもあります。
治療法は様々です。別の機会にご説明できればと思います。当院ではほぼすべての治療に対応できます。
さて、急ぎ足でお応えしてきました。
本当は一項目につき山ほどお話したいことがあるのですが、皆さん読む気をなくしてしまうと困るので、控えます(笑)ご希望の方は外来受診の際におっしゃってくださいね♪
ただ、一つ重要なことを書き忘れました。それは『思い当たる節があれば検査しましょう』ということです。今回のブログは<IBDの患者さん向け>ではなく<IBDって何?>という方や<つい最近IBDって診断されたんだけどよくわかってない>という方に向けて記載しております。
読んでいただいている方の中には、ひょっとしたら『最近血便が続いているけど多分痔だろうから大丈夫』と自分に言い聞かせている方がいるかもしれません。
決して脅すわけではないですが、全ての疾患・病気においての基本は【早期発見・早期治療】です。当然潰瘍性大腸炎やクローン病についても同じです。
思い当たる節があれば勇気をもって受診してください。経験のない方は大腸内視鏡検査を恐ろしく感じるかもしれません。当院ではそのような方にも柔軟に対応できるように鎮静剤の投与を標準的に行っております。要するにほとんどの方が寝ている間に検査が終わってしまう、ということです。(稀に鎮静剤を使用できない方や鎮静剤の効きが弱い方もいます。)
大腸内視鏡検査ではポリープや癌の診断も(場合によってはその場で治療も)できます。気になる方はお気軽にご相談ください。
今回のまとめ
- ・炎症性腸疾患とは、潰瘍性大腸炎とクローン病の事である
- ・原因は不明だが、腸管が慢性的に炎症を起こしている
- ・血便が出たら要注意
- ・早期診断早期治療が有効
- ・気になったらまずは受診して、内視鏡検査の相談をしましょう。
消化器病センターのページはこちらです。







